

Rinite Alérgica é uma doença inflamatória alérgica crônica na mucosa do nariz a determinados componentes alérgicos (antígenos), principalmente inalatórios.
Espirros em salva, coriza abundante e clara, coceira (em nariz, olhos, ouvidos, garganta) e obstrução nasal (roncos, respiração bucal e voz anasalada) são os sintomas mais frequentemente associados à rinite alérgica.
É muito comum a associação com sinusite e, nestes casos, podem também ocorrer tosse seca com piora noturna e cefaléia. Portanto atenção aos resfriados de repetição! Este quadro pode não ser apenas um resfriado, mas rinite alérgica!
Existe predisposição genética (hereditária) associada a causas alérgicas como os ácaros (poeira domiciliar), fungos (mofos), pelos de animais, baratas, pólens, entre outros. Outros agentes podem causar ou agravar a rinite alérgica como infecções, mudança de temperatura, fatores ambientais externos (poluição), medicamentos…
O diagnóstico não se baseia somente em exames. O médico alergista analisa o histórico de cada paciente, seus sintomas, história pregressa, pessoal e familiar, aliados aos achados do exame físico e então conjuntamente solicita os testes alérgicos realizados na pele ou no sangue que podem identificar o agente causador (alérgeno).
Pesquisa dos fatores que possam causar ou agravar a doença (alérgenos), através dos testes alérgicos.
A Profilaxia Ambiental tem por objetivo reduzir a exposição aos diferentes alérgenos através das modificações no ambiente. Para isto, reduzir o contato com ácaro, mofo e umidade, tabagismo, odores fortes, animais com pena ou pelos, etc., pode fazer a diferença no controle adequado da rinite.
Medicamentos, que podem ser utilizados para alívio das crises, bem como para controlar a doença e prevenir novas crises.
Imunoterapia (ou vacina para alergia), único tratamento capaz de modificar a história natural da doença e controlar a rinite alérgica a longo prazo, impedindo a evolução para outras alergias.
A criança ou adulto que tem sintomas persistentes de rinite alérgica sem tratamento pode ter prejuízo na qualidade de vida, deformações faciais (na infância), além de risco de desenvolvimento de asma em qualquer uma das idades, sendo que a mesma é uma doença que mata.

Também conhecida por bronquite alérgica ou bronquite asmática, é uma doença inflamatória crônica das vias respiratórias, com redução ou obstrução no fluxo do ar, devido ao edema, hiperprodução de muco e à contração da musculatura lisa dos brônquios, geralmente reversível.
Alergia: os principais agentes causadores (alérgenos) são os ácaros (poeira domiciliar), fungos (mofos), pelos de animais, baratas, pólens, entre outros.
Hereditariedade: pais alérgicos tem maior risco de ter filhos alérgicos.
Fatores ambientais: odores fortes, mudanças de tempo, fumaças, poluição (não são alérgenos, mas podem desencadear as crises de asma).
Infecções: gripes e resfriados, infecções bacterianas (sinusites ou pneumonias).
Medicamentos: anti-inflamatórios, principalmente a aspirina.
Exercícios físicos.
Refluxo gastro-esofágico.
Outros: fatores emocionais, ocupacionais, alimentos, …
O sintoma mais comum é o chiado (“som de miado de gato”) que pode estar associado à tosse, falta de ar e aperto no peito. Os sintomas podem ser cíclicos e aparecer a qualquer momento do dia, mas tendem a predominar ao acordar pela manhã ou à noite, ao deitar.
Atenção! Se você tem estes sintomas é necessário agendar uma consulta com um alergista! Você pode ter asma!
O diagnóstico da asma é principalmente clínico com base nos sinais e sintomas. Se o paciente estiver fora da crise, o exame físico pode ser normal. Entretanto, durante as crises o médico pode notar a presença de chiado nos pulmões ou dificuldade respiratória.
A individualização e detalhamento do atendimento orientarão a necessidade ou não de solicitar exames complementares para auxiliar no diagnóstico e tratamento da asma!
O tratamento atual é dirigido para controlar os sintomas e prevenir exacerbações. Compreende três pilares importantes: profilaxia ambiental, tratamento medicamentoso e imunoterapia alérgeno-específica.
A Profilaxia Ambiental tem por objetivo reduzir a exposição aos diferentes alérgenos através das modificações no ambiente. Para isto, reduzir o contato com ácaro, mofo e umidade, tabagismo, odores fortes, animais com pena ou pelos, etc., pode fazer a diferença no controle adequado da asma.
Embora disponível em várias formas, o tratamento medicamentoso é representado principalmente pelos aerossóis (“bombinhas”). Existem “bombinhas de alívio”, contendo broncodilatadores que servem especificamente para alívio das crises e as “bombinhas preventivas”, para uso diário e prolongado, que atuam na inflamação dos brônquios.
A Imunoterapia é o único tratamento que modifica o futuro da doença, já que, essas doenças não têm cura! Mas elas possuem, sim, tratamento! Que é o controle da doença. A imunoterapia deve ser administrada por alergista treinado no manejo de reações anafiláticas graves, em ambiente domiciliar na sublingual ou hospitalar para a subcutânea.

Rinossinusite é um processo inflamatório de etiologia viral ou bacteriana que acomete a mucosa nasal e os seios paranasais. É caracterizado por obstrução ou congestão nasal, descarga nasal (gotejamento nasal), pressão nos seios da face (dor facial), redução ou perda do olfato.
Através de exames específicos, o alergista pode diagnosticar a presença de pólipos ou alterações anatômicas, que podem dificultar o tratamento convencional. Muitos pacientes têm piora dos sintomas ou mesmo persistência dos mesmos devido a sensibilização a alérgenos (ácaros, fungos, pólens…) ou medicamentos (aspirina e anti-inflamatórios).
Há casos com infecções de repetição com grande número de prescrições de antibióticos que é necessário uma investigação da imunidade conjuntamente. Para tanto, é importante consultar seu alergista para a investigação completa da doença.
O tratamento pode ser baseado na profilaxia ambiental, limpeza e higiene nasal, corticosteroides nasais e em alguns casos, antibióticos.
Tosse Persistente – Exige Atenção e Cuidados
Seja ela crônica ou aguda, o sintoma é incômodo, atinge todas as idades e precisa ser levada a sério.
Aguda – Quando dura menos que três semanas e, em geral, é consequência de resfriados.
Subaguda – Dura de três a oito semanas, em geral. Também é consequência de viroses, mas necessita de supervisão médica para investigar complicações.
Crônica – Quando dura mais do que oito semanas e necessita de investigação e acompanhamento médico, preferencialmente um especialista, alergologista ou pneumologista.
Gotejamento nasal posterior: é caracterizado por secreções nasais que escorrem para a parte posterior da garganta (retrofaringe), inflamando-a e desencadeando o sintoma da tosse sempre que a criança ou adulto deita. Pode ser causada por infecções virais, bacterianas ou fúngicas. Muitas vezes acompanha o paciente com rinite alérgica.
Alérgicas: Na rinossinusite, o gotejamento nasal posterior pode estar presente e causar por consequência a tosse. Já na asma, em alguns casos a tosse pode ser a única manifestação da doença, tipicamente conhecida pelo chiado e pela falta de ar. A criança com tosse sempre quando acorda ou aos exercícios deve ser avaliada pelo alergista.
Refluxo gastroesofágico: quando ocorre o retorno do ácido estomacal para o esôfago e, em alguns casos, garganta, uma irritação se instala e a tosse acontece.
Outras causas: irritação da poluição (interna ou externa); medicamentos; doenças pulmonares como tuberculose e bronquiolite, etc.
Atenção ao ambiente com cigarro, pois ele é prejudicial a saúde de quem fuma e daqueles que estão ao redor.
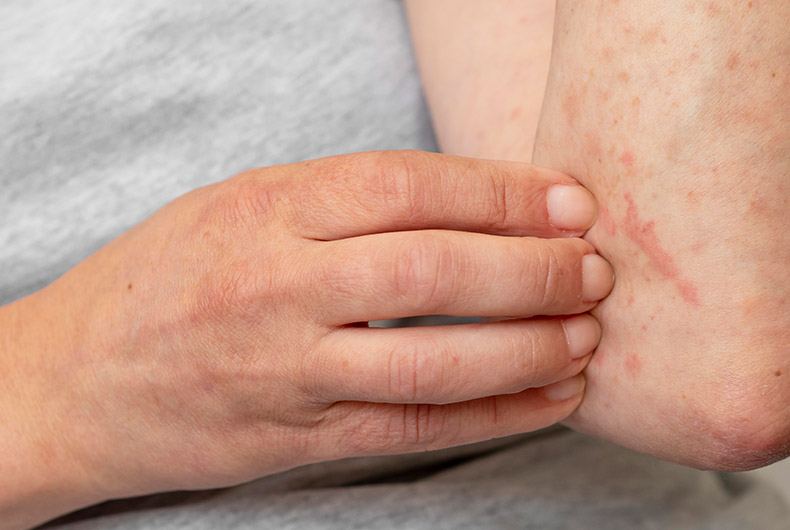
Urticária é uma lesão de pele eritematosa (avermelhada), podendo ter formato de pápulas ou placas elevadas, salientes e bem demarcadas, geralmente que coçam muito. Seu aparecimento pode ser súbito, repentino, em qualquer região do corpo, e desaparecer espontaneamente em pouco tempo em alguns locais e aparecendo em outros.
Dependendo do tempo de evolução da crise, a urticária pode ser classificada em aguda (com duração inferior a seis semanas ou constituída por um único episódio transitório e autolimitado) ou crônica, quando persiste por mais de seis semanas.
A urticária pode vir acompanhada de angioedema, um inchaço proveniente das camadas mais profundas da derme, que atinge principalmente pálpebras, lábios, orelhas, pés, mãos, genitais e menos frequentemente o edema de glote.
A urticária aguda pode ser desencadeada por diversos fatores como infecções (vírus, bactérias); medicamentos (AAS, diclofenaco, penicilina, anti-hipertensivos…), alimentos (leite, frutos do mar, ovos, nozes, soja, chocolate, conservantes…), picadas de insetos, ou ainda fatores físicos como exposição direta da pele ao frio, pressão, calor, raios solares, água (quente e fria) e exercícios físicos. Estes fatores podem ser gatilhos também da urticária crônica, porém em grande parte a causa é idiopática (espontânea).
É neste momento que o papel do alergista se faz presente, detalhando cada item da história clínica do paciente, doenças prévias, hábitos alimentares, uso de medicamentos e aspecto das lesões. Muitos casos são controlados quando na investigação da história do paciente encontra-se um possível culpado e exclui-se o agente.
Exames de sangue e testes cutâneos podem ser úteis para identificar a causa e os fatores desencadeantes, assim como para estabelecer o diagnóstico diferencial com outras doenças de pele.
O sintoma que mais incomoda na urticária é a coceira seguido da exposição da doença, muitas vezes deformante, para o público.
Portanto, o tratamento com antialérgicos (anti-histamínicos) é fundamental, mas também é necessário avaliar com seu alergista o medicamento que não cause efeitos colaterais como sonolência, boca seca ou aumento de peso, ou mesmo avaliar a dose correta e tempo de uso!
Quando possível, identificar e excluir o agente desencadeante ou gatilhos das lesões.
Nos casos mais graves pode ser necessário introduzir outras drogas como antileucotrienos, corticoides e até mesmo um tratamento de excelência e inovador aprovado recentemente (2016) pela ANVISA para urticária crônica, anti-IgE (omalizumabe).

Sinônimos: edema angioneurótico, edema de quincke. O angioedema é um “inchaço” que acontece nas camadas mais profundas da pele (derme).
O principal sintoma é a ocorrência de um inchaço repentino sob a pele, podendo ser doloroso e pruriginosa (coceira). Pode ser associado com urticária. O inchaço acomete as partes moles como lábios, língua, orelha, pálpebras, mãos, pés, genitais e até mesmo a glote. Outros sintomas podem incluir cólica abdominal, dificuldade para respirar, rouquidão.
Através de uma história clínica detalhada o alergista tentará identificar as possíveis causas ou doenças correlacionadas e juntamente com exames e testes alérgicos poderá esclarecer a origem do angioedema.
Angioedema não tem “cura”, mas pode ficar sob controle; ou seja, com a ajuda do alergista, você pode evitar novas crises. Sintomas leves podem não precisar de tratamento, mas sintomas moderados e graves podem necessitar de medicamentos como anti-histamínicos e corticoide.
Somente seu alergista pode dizer qual o medicamento mais indicado para o seu caso, bem como a dosagem correta e a duração do tratamento. Procure assistência médica de emergência se você sentir, eventualmente, que o inchaço está bloqueando suas vias aéreas e impedindo-o de respirar.
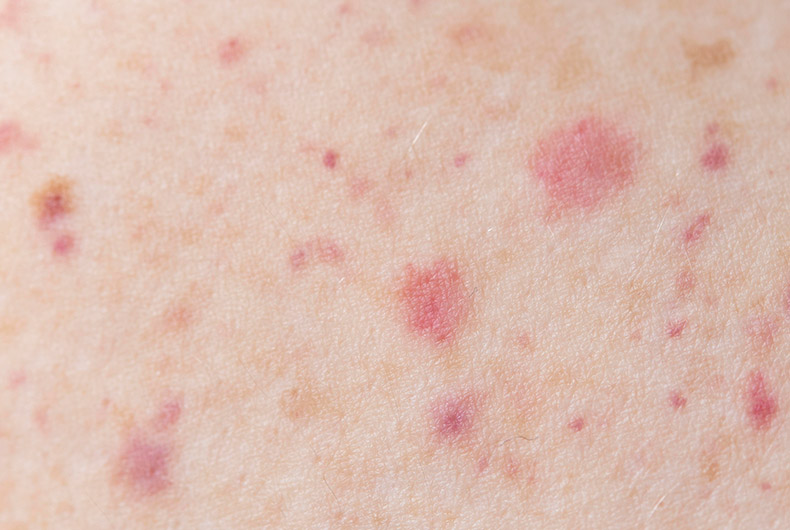
Dermatite Atópica (ou eczema atópico) é um processo inflamatório crônico da pele caracterizado por lesões avermelhadas, descamativas, que coçam muito e, às vezes, infectam caracterizadas por lesões que minam secreção com posterior fase de crostas.
Ela é a primeira doença alérgica no bebê, na marcha atópica, podendo ser seguida no futuro outras doenças como alergia alimentar, rinite alérgica e asma. Geralmente, as lesões se localizam na face das crianças pequenas e nas dobras do joelho e cotovelo das crianças maiores e dos adultos.
Existem diversos fatores que contribuem para o surgimento ou piora da dermatite atópica, mas a causa ainda não está bem definida. Entre eles destacam-se:
Prurido (coceira), que piora com a transpiração;
Lesões avermelhadas que podem apresentar vesículas e escoriações e funcionam como porta de entrada para bactérias.
Pele seca (xerose), liquenificada (aspecto de endurecida)
Não!! E este assunto deve ser amplamente abordado na escola ou trabalho para não gerar maior ansiedade para o paciente.
Por ocasionar erupções, manchas e intensa coceira na pele, comprometem a qualidade de vida da criança ou adolescente, especialmente por interferirem com o sono e pela aparência da pele comprometida, levando a situações de discriminação ou bullying, prejudicando ainda mais o emocional do paciente. Muitos casos são necessários a ação conjunta de um psicólogo ou terapeuta.
O diagnóstico é clínico avaliando os sintomas, características e localização das lesões, a história familiar e a associação com outras alergias. Juntamente são solicitados testes alérgicos no sangue e cutâneos para avaliar a sensibilização de cada paciente e contribuir no tratamento, excluindo tais fatores.
O principal tratamento da dermatite atópica e mais simples, começa com os cuidados com a pele. A pele seca proporciona muito prurido e também mais chance de infecções no ato de coçar.
É importante tomar banhos rápidos, não muito quentes, com pouca aplicação de sabonete e passar cremes hidratantes logo após o banho. Além do tratamento com imunoterapia alérgeno específica.

É uma reação súbita e grave que impõe socorro imediato por ser potencialmente fatal. A anafilaxia geralmente é causada por um alérgeno específico, mas também existem casos de etiologia idiopática. É uma reação sistêmica que afeta várias partes do corpo.
Anafilaxia inclui sintomas e sinais, isolados ou combinados, que ocorrem em minutos ou em até poucas horas da exposição ao agente causal. Os principais sintomas são:
O principal tratamento para a anafilaxia é o uso da ADRENALINA por via intramuscular. Esta medicação pode ser feita no hospital ou se o paciente portar a caneta de adrenalina auto injetável pode aplicar em qualquer local que estiver para contenção da crise, sempre na parte lateral da coxa.
Este medicamento atua aumentando a resistência vascular periférica, a pressão arterial e a perfusão das artérias do coração. Ele também reduz o inchaço e a urticária, sintomas comuns da anafilaxia.
No hospital serão fornecidos outros medicamentos que auxiliam o tratamento da crise e para evitar novas crises a curto prazo, como os anti-histamínicos (anti-alérgicos), corticóides, oxigênio e broncodilatadores.
É importante evitar o contato com o agente causal, principalmente se ele for um alimento ou algum tipo de medicamento. Olhar a bula dos medicamentos e rótulos de alimentos deve ser uma prática diária.
Deve também informar a todos os familiares, profissionais de saúde, colegas de trabalho e de escola sobre sua alergia para que eles possam observar os seus sintomas e evitar o contato com o que lhe causa alergia, e, em caso de reação, eles possam ajudar.
Tratamento específico
Dependendo da causa pode existir um tratamento específico como no caso de alergia a medicamentos deve-se investigar outros fármacos alternativos; ou no caso de anafilaxia por insetos, a imunoterapia é o tratamento de escolha! Procure seu alergista e saiba mais sobre estas novidades.
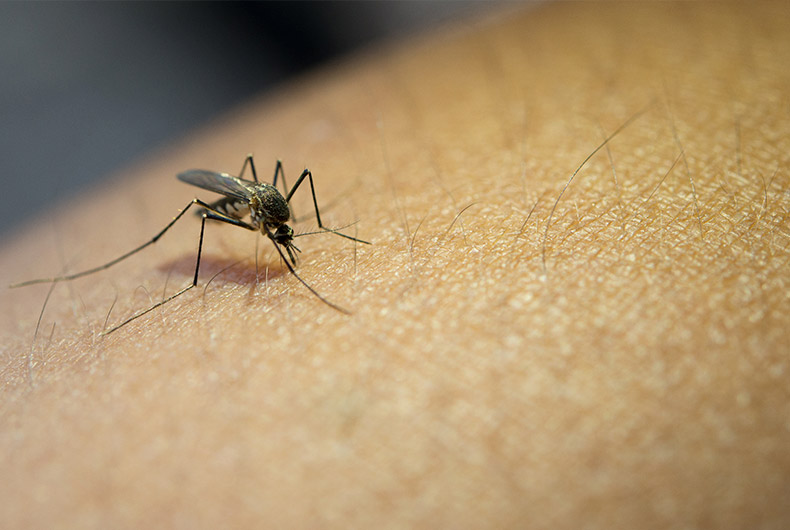
A alergia à picada de insetos se divide em: Insetos Hematófagos, ou seja, aqueles que sugam o seu sangue, a famosa Alergia a Estrófulo são pernilongos e borrachudos. Já as alergias causadas pelos insetos que picam, ou seja, os Himenópteros são formiga, marimbondo, vespa e abelha.
É mais frequente em crianças. As lesões da pele aparecem como pápulas (bolinhas) ou vesículas e bolhas sobre uma área da pele avermelhada, e coçam muito. Às vezes, dependendo da sensibilidade da pessoa, toda uma região do corpo pode ficar inchada e vermelha.
As complicações mais comuns da alergia a insetos são: infecção secundária por bactérias trazidas pelas unhas, quando se coça a região afetada, manchas e cicatrizes nos locais das lesões.
O médico alergista pode utilizar medicamentos no tratamento como anti-histamínicos orais e corticoide em cremes ou via oral, e até mesmo antibióticos orais para combater a infecção secundária.
É fundamental adotar medidas preventivas, como evitar locais e horários de grande afluxo de insetos, usar roupas protetoras e utilizar repelentes.
Para a maioria das pessoas as picadas de insetos causam dor no local, vermelhidão, inchaço, e coceira com duração de algumas horas.
Porém, as pessoas alérgicas às picadas de insetos apresentam uma resposta exacerbada do seu sistema imunológico quando picadas, podendo manifestar rapidamente uma reação grave chamada anafilaxia.
Os sintomas de anafilaxia são placas vermelhas e elevadas na pele (urticária), coceira, inchaço nos olhos, lábios, língua e garganta, dificuldade de respirar, tontura, náusea e diarreia, entre outros. Nos casos mais graves há rápida queda da pressão arterial com desmaio e perda da consciência.
Os insetos que mais causam reações alérgicas são: marimbondos, vespas, abelhas e formigas. As formigas são os principais causadores de anafilaxia por insetos nas crianças, pois frequentemente as crianças andam descalças ou com sandálias em locais de alta prevalência como gramas e terra, sendo mais expostas a picada da formiga.
O tratamento da anafilaxia é uma emergência médica, devendo-se procurar um atendimento de emergência imediatamente e aplicar ADRENALINA por via intramuscular o mais rápido possível. Se o paciente portar a caneta de adrenalina auto injetável pode aplicar em qualquer local que estiver para contenção da crise, sempre na parte lateral da coxa.
Após o tratamento de emergência deve-se procurar um alergista para o tratamento e prevenção de novas crises, e este é obtido através de vacinas para insetos (imunoterapia).

Alergias oculares são reações alérgicas que acometem os olhos ou as pálpebras. As reações alérgicas são respostas exageradas do sistema imunológico (sistema de defesas do corpo) a uma determinada substância, que é chamada de alérgeno. Também pode ser denominada conjuntivite alérgica.
As conjuntivites alérgicas podem ser causadas por reações de hipersensibilidade, geralmente associadas a outras doenças alérgicas como rinite (rinoconjuntivite), asma e dermatite atópica.
Na maioria das vezes, as alergias são desencadeadas por alérgenos como os ácaros (poeira), pólens, pelos de animais como cão ou gato, alimentos como frutos do mar, medicamentos, cosméticos (maquiagens, perfumes, sabonetes, etc) e diversas outras substâncias, como tintas, solventes, agrotóxicos, inseticidas e agentes irritantes como a poluição ou fumaça de cigarro.
Os sintomas mais comuns são: olhos vermelhos (conjuntivite), coceira (prurido), lacrimejamento, ardência nos olhos, fotofobia (sensibilidade exagerada à luz) e edema (inchaço) nas pálpebras.
O paciente deve ser avaliado conjuntamente por oftalmologista e alergista. O diagnóstico é feito pela história clínica, que em geral a pessoa é portadora de outras doenças alérgicas, como a rinite, e posteriormente são solicitados testes cutâneos para avaliar qual o alérgeno que está causando os sintomas, além de outros exames sanguíneos que podem colaborar para o diagnóstico.
A conjuntivite alérgica pode se confundir com as formas bacterianas, que em geral não coçam, mas costumam se acompanhar de sensação de areia nos olhos, ardência ou dor. A secreção (tipo remela, branca ou amarelada) é mais comum e intensa na forma infecciosa, entretanto também pode ocorrer na alérgica.
A forma alérgica NÃO é contagiosa, ou seja, não passa de pessoa para pessoa, já a infecciosa, ao contrário, transmite facilmente entre as pessoas. A duração da infecção é curta, 1 a 2 semanas; já a forma alérgica, se não for tratada, pode durar muitas semanas, com consequências no olho pelo ato da coçadura.
Há quatro formas de conjuntivite alérgica: Sazonal, geralmente associada à rinite ou asma; ceratoconjuntivite atópica (associada à dermatite atópica); conjuntivite primaveril (ou vernal); e conjuntivite papilar gigante (associada comumente ao uso de lentes de contato).
A conjuntivite atópica é a mais rara dos quatro tipos e pode acarretar severo dano ocular aos pacientes, os quais, frequentemente, têm acometimento cutâneo (dermatite), asma ou outras manifestações alérgicas. Além disso, portadores de conjuntivite atópica apresentam maior risco para o desenvolvimento de ceratocone e catarata.
O tratamento deve começar pelo afastamento dos fatores que estão provocando a alergia. Por isso, após o teste cutâneo podem ser identificados os agentes que serão afastados no controle do ambiente.
Existem diversas formas de tratamento para as alergias oculares, como uso de colírios específicos e medicações sistêmicas. Assim, cada caso deverá ser avaliado individualmente, a fim de escolher o tratamento mais apropriado para o paciente. Consulte seu oftalmologista e seu alergista.
Um tratamento inovador e de grande sucesso, para os pacientes em que foi identificado um agente causal, um alérgeno, é o uso de imunoterapia (vacina para alergia). Com este tratamento é possível controlar os sintomas de coceira e irritação quando exposto a poeira e outros alérgenos.

A Imunodeficiência Primária (IDP) é uma desordem no organismo, onde o sistema que defende o nosso corpo está incompleto ou não funciona bem. São muitos os sinais que podem indicar a presença da IDP.
Estas doenças são causadas por alterações nos genes que determinam o funcionamento do sistema imunológico. A mutação genética compromete a proteção do corpo contra infecções causadas por vírus, bactérias e fungos. É, portanto, uma doença genética e hereditária.
O indivíduo que tem a IDP já nasce com o problema e herdou tal característica de familiares próximos – mesmo que estes apenas carreguem o gene da imunodeficiência no DNA sem nunca terem desenvolvido a doença.
O diagnóstico deve ser feito pelo alergista e imunologista através da história clínica, heredograma (herança familiar) e exames para investigar qual tipo de imunodeficiência.
O tratamento é individualizado para cada tipo de imunodeficiência, como por exemplo, no caso das imunodeficiências humorais (deficiências de anticorpos), o tratamento é feito com reposição de Imunoglobulinas. As aplicações podem variar de acordo com cada paciente, mas são realizadas a cada 21 ou 28 dias, e duram em média três horas.
Há também o uso de antibióticos, que são ministrados de forma contínua ou sempre que houver uma infecção oportunista. O mais importante é que, caso você apresente algum dos sinais de alerta procure seu médico imunologista para investigação.

A Alergia Alimentar é uma reação adversa a determinado alimento que envolve um mecanismo imunológico. Resulta de uma resposta exagerada do organismo a determinada substância presente nos alimentos.
Há diferença entre intoxicação alimentar (tóxica) e alergia alimentar (não tóxica). As reações não-tóxicas podem ser de intolerância ou hipersensibilidade. As reações por ingestão de alimentos contaminados são reações não alérgicas (tóxicas) que se apresentam agudamente com febre, vômitos, diarreia e geralmente acometem várias pessoas que ingeriram o mesmo alimento contaminado.
Estima-se que as reações alimentares de causas alérgicas verdadeiras acometem 6-8% das crianças com menos de 3 anos de idade e 2-3% dos adultos.
Qualquer alimento pode desencadear reação alérgica e os mais prevalentes são o leite de vaca, ovo, soja, trigo, peixe e crustáceos. O amendoim, os crustáceos, o leite de vaca e as nozes são os alimentos que com maior frequência provocam reações graves (anafiláticas).
Um grande problema é que os alimentos podem provocar reações cruzadas, ou seja, alimentos diferentes podem induzir respostas alérgicas semelhantes no mesmo indivíduo.
O paciente alérgico ao camarão pode não tolerar outros crustáceos. Da mesma forma, pacientes alérgicos ao leite de vaca podem também apresentar reação ao ingerir soja.
A intolerância à lactose, também conhecida como deficiência de lactase, é uma desordem metabólica, ou seja, incapacidade que o corpo tem de digerir lactose – um tipo de açúcar encontrado no leite e em outros produtos lácteos.
Esta intolerância geralmente é dose dependente e o indivíduo pode tolerar pequenas quantidades de leite por dia ou se beneficiar dos leites industrializados com baixos teores de lactose. A ingestão inadvertida ou exagerada pode resultar em sintomas intestinais como distensão abdominal, cólica e diarreia.
Portanto, a Intolerância à Lactose não é uma Alergia Alimentar apesar de frequentemente confundida pelos familiares e profissionais de saúde. Na intolerância à lactose, eventualmente, é possível ingerir pequenas quantidades de leite, na Alergia às proteínas do leite, a alimentação não deve conter leite ou derivados.
O quadro clínico da alergia alimentar pode acometer outros órgãos como a pele e sistema respiratório, já na intolerância o quadro é mais intestinal.
As reações adversas aos conservantes, corantes e aditivos alimentares são raras, mas não devem ser menosprezadas! O corante artificial tartrazina (FD&C amarelo#5), corante vermelho de carmim, sulfitos e glutamato monossódico são relatados como causadores de reações.
A tartrazina pode ser encontrada nos sucos artificiais, gelatinas e balas coloridas enquanto o glutamato monossódico pode estar presente nos alimentos salgados como temperos (caldos de carne ou galinha). Os sulfitos são usados como preservativos em alimentos (frutas desidratadas, vinhos, sucos industrializados).
Os mais comuns são o acometimento da pele (urticária, angioedema, coceira, dermatite), o aparelho gastrintestinal (diarreia, dor abdominal, vômitos) e o sistema respiratório (tosse, falta de ar, rouquidão e chiado no peito).
Nas crianças pequenas, pode ocorrer perda de sangue nas fezes, anemia e baixo ganho ponderal. Entretanto, reações mais graves, acometendo vários órgãos simultaneamente (anafilaxia), também podem ocorrer.
O diagnóstico depende de história clínica minuciosa associada a dados de exame físico que podem ser complementados por testes cutâneos de alergia e/ou dosagem de IgE específicas.
A exclusão de um determinado alimento não é tarefa fácil e a exposição acidental ocorre com certa frequência. Portanto, sempre leve o plano de ação e os medicamentos prescritos por seu alergista!
Alguns alimentos são mais frequentes de serem tolerados, aproximadamente 85% das crianças perdem a sensibilidade à maioria dos alimentos (ovos, leite de vaca, trigo e soja) que lhes provoca alergia alimentar entre os 3-5 anos de idade. Já alimentos como o amendoim, nozes, peixe e camarão, a sensibilização e alergia raramente desaparecem.
Após comprovado a alergia alimentar, o alimento deve permanecer suspenso por aproximadamente 6 meses e o momento da reexposição deve ser decido com seu alergista. Se o indivíduo permanecer assintomático e conseguir ingerir o alimento, o mesmo pode ser liberado.
Caso ocorra qualquer sintoma, a dieta de eliminação deve ser mantida. A presença de reação alérgica grave, como a anafilaxia ao camarão, contra indica esta reintrodução.
Até o momento, não existe um medicamento específico para prevenir a Alergia Alimentar. Algumas orientações devem ser dadas aos recém-nascidos de pais ou irmãos atópicos. O estímulo ao aleitamento materno no primeiro ano de vida é fundamental!
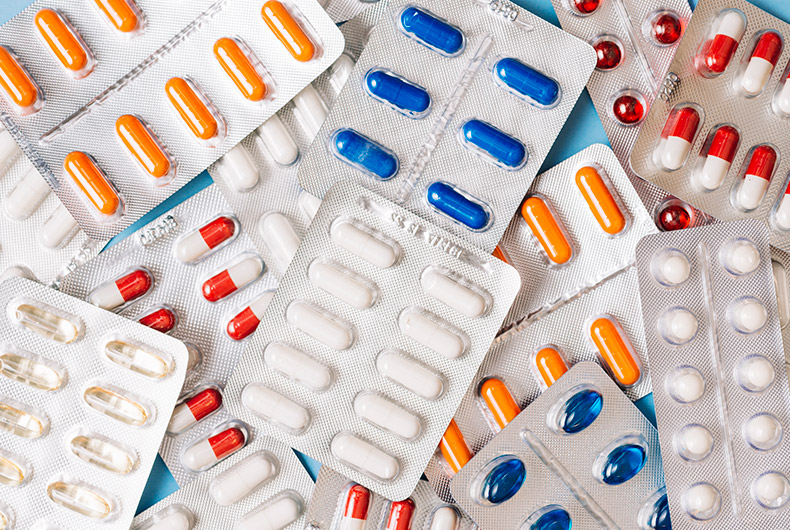
Alergia a Medicamentos e Reação adversa a medicamento é qualquer efeito nocivo, não intencional e indesejado de uma droga, nas doses terapêuticas habituais tanto no tratamento, profilaxia ou diagnóstico. As reações adversas a medicamentos classificam-se em previsíveis e imprevisíveis.
As reações previsíveis são dose-dependentes, estão relacionadas à ação farmacológica da droga e representam 75% das reações adversas a medicamentos. Ex.: O paracetamol em doses habituais não causa reações, porém em altas doses pode ser tóxico para o fígado.
As reações imprevisíveis (25% das reações adversas a medicamentos) não são relacionadas a ação farmacológica da droga, são dose-dependentes e dependem da resposta de cada indivíduo, de deficiências genéticas ou da resposta imunológica.
Sempre que surgir um sintoma coincidente com o início de um tratamento medicamentoso deve-se suspeitar de uma possível reação adversa a medicamentos.
A relação causa-efeito é demonstrada quando os sintomas desaparecem com a suspensão do remédio e/ou substituição por um outro medicamento com composto químico diferente. O alergista poderá orientar com segurança qual medicamento excluir e qual será necessário realizar um teste de provocação.
A história clínica é muitas vezes sugestiva e a relação temporal ajuda a esclarecer a causa de uma reação medicamentosa. É muito importante que o paciente saiba relatar para seu alergista quando apresentou a reação; quais os medicamentos usados e a dose; após quanto tempo surgiram os sintomas; como e com qual tratamento melhorou; e também se tomou esta medicação posteriormente e teve os mesmos sintomas ou uma medicação semelhante.
O exame clínico muitas vezes apenas relatado pelo paciente ou mostrado através de fotos ajuda a determinar a extensão do quadro alérgico.
Alguns medicamentos podem ser realizados testes cutâneos para investigar a relação da alergia (ex. antibióticos); já outros, somente o teste de provocação pode ser realizado. Testes sanguíneos podem ser ocasionalmente empregados como para documentar a alergia à penicilina.
O teste de provocação pode ser realizado com dois fins, o primeiro para testar a droga suspeita quando há dúvidas na história e o segundo para dar uma opção alternativa de medicamento já que há forte suspeita da droga que levou à reação.
Nas reações tardias ou de contato ainda podem ser realizados testes de contato com drogas como o patch teste.
Analgésicos e anti-inflamatórios não-hormonais são os principais causadores de alergia, principalmente dipirona, diclofenaco e AAS. Posteriormente os antibióticos, principalmente as penicilinas, são também grandes vilões.
Os contrastes radiológicos iodados e os relaxantes neuromusculares anestésicos podem provocar reações anafiláticas por mecanismos não alérgicos, isto explica porque algumas pessoas apresentam manifestação “alérgica” no primeiro contato com estes produtos.
Portanto, se você apresentou reação alérgica em um procedimento ou cirurgia procure a orientação de um alergista.
Suspender o medicamento suspeito é o primeiro passo! Podem ser empregados anti-histamínicos (orais ou injetáveis), corticoides (orais, tópicos cutâneos, e injetáveis), broncodilatadores e nas reações sistêmicas graves, como a anafilaxia deve ser utilizado a adrenalina, subcutânea.
Sempre procurar o atendimento de emergência e contatar seu alergista.
O paciente deve portar consigo uma identificação de alerta (cordões, pulseiras, bracelete ou corrente) e cartão na carteira de identidade, escrito a qual medicamento é alérgico, de preferência na cor vermelha, como sinal de urgência.
Educar o paciente e os seus familiares para evitar o emprego destes medicamentos e aqueles que possam apresentar reações cruzadas. O alergista é peça fundamental na orientação das escolhas para o tratamento medicamentoso.

Precisa de ajuda?